2024.01.22
日本の医療課題・問題点を分かりやすく整理【一覧表付き】

<リード>
国民皆保険制度が充実している日本では、あらゆる人が良質な医療サービスを受けられます。しかし、急速な高齢化や過酷な労働環境により、医療現場や病院経営は深刻な課題に直面していることも事実です。
本記事では、日本の医療業界・医療現場の現状と課題をテーマ別に整理し、各課題のポイントを解説します。
目次
日本の医療にはさまざまな課題がある

現在の日本の医療現場・医療機関には、さまざまな場面で課題・問題点が山積しています。本記事では、課題を下記の一覧のようにテーマ別に整理して解説します。
<日本の医療業界・医療現場の課題一覧>
| 業界別 | 医療機関 | 4割~5割の病院が赤字経営 |
|---|---|---|
| 医薬品業界 | 外資系製薬会社との競争激化 | |
| 医療機器業界 | 消耗品分野は競争が激しい | |
| ワークスタイル別 | 医師・医療従事者不足 | 医療の需給バランスの不均衡 |
| 働き方改革対応 | 2024年4月までの対応が必須 | |
| 新時代の医療 | AI・先端技術 | AIのリスク管理や法整備が追いついていない |
| 医療倫理 | 技術の発展に倫理観が追いついていない | |
| 各種ICT技術 | 業務効率化や医療の品質向上に必須 | |
| 在宅医療 | 在宅医療のための環境が整っていない | |
| 高齢者医療 | 高齢者をケアするためのサポートが必須 | |
| 医療制度 | 医療保険制度 | 高齢化と低経済成長による圧迫 |
| 医療費 | 医療費の高騰を抑える必要がある | |
| 診療報酬 | 持続可能な社会保障実現のための改革 |
なお、当然、医療業界への関わり方や職種、立場・視点によっても課題の解釈や捉え方は異なります。本記事はひとつの見方としてご覧ください。
医療の業界別の課題・問題点

「医療業界」には、病院・診療所などの医療機関のほかに、製薬会社・医療機器・衛生用品メーカーなども含まれます。これらの医療業界に関する課題・問題点について、まずは業界別に見ていきましょう。
- 医療機関|4割~5割の病院が赤字経営
- 医薬品業界|外資系製薬会社との競争激化
- 医療機器業界|消耗品分野は競争が激しい
医療機関|4割~5割の病院が赤字経営
全国の医療機関の経営状況は、あまり健全な状態であると言えないのが現状です。
一般社団法人日本病院会などが公表した「医療機関経営状況調査 」によると、2021年度は約43%の病院が経常利益ベースで赤字経営でした。2022年度にはインフレーションによる物価や光熱費の高騰により、約52%の病院が赤字経営となっています。
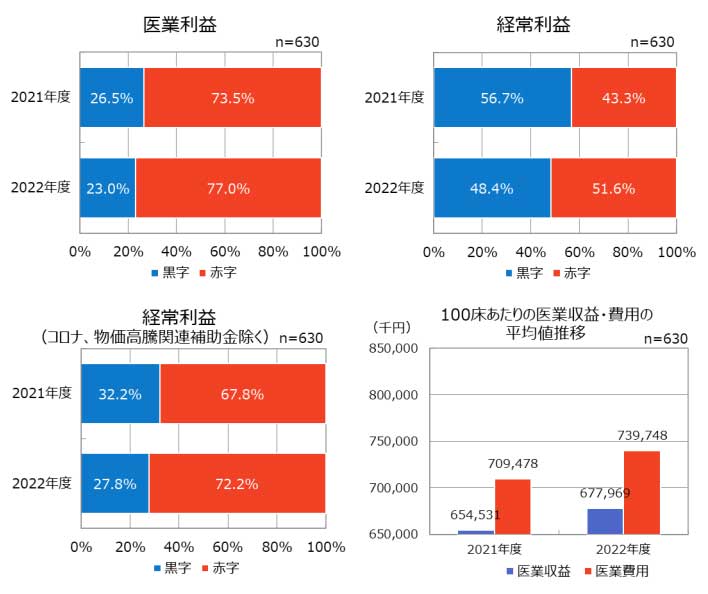
引用:医療機関経営状況調査(一般社団法人 日本病院会、公益社団法人 全日本病院協会、一般社団法人 日本医療法人協会)
超高齢化に伴い医療費の抑制が進められていることもあり、病院の経営は今後ますます厳しくなると予想されています。だからこそ医療機関では、「経営指標」を意識した経営の重要性が高まっています。
医薬品業界|外資系製薬会社との競争激化
医薬品には「医療用医薬品」と「一般用医薬品」があり、医療用医薬品が市場の9割以上を占めています。
医療用医薬品は医師の処方が必要で、特に需要が多いものは高血圧や糖尿病など生活習慣病に対して処方される薬です。がんやアルツハイマー症候群など新薬の登場が待望されている分野もあり、多くの製薬会社がニーズに対応すべく新薬の開発を進めています。
しかし、薬価の引き下げなどにより研究開発費の回収が見込めず、方針転換を余儀なくされるケースもあるでしょう。さらに外資系製薬会社との競争も激化しており、国際的な競争力の強化が求められるなど、医薬品業界全体が厳しい現状に直面しています。
医療機器業界|消耗品分野は競争が激しい
医療機器は、内視鏡やMRIなど診断や測定に用いる「診断系医療機器」と、ペースメーカーや人工関節など疾病の治療に使われる「治療系医療機器」に大別できます。医療機器業界の需要は比較的安定しており、医療技術の発展や超高齢化社会の到来でさらに市場規模が拡大すると予想されています。
ただし、注射器やガーゼなどの消耗品に関する分野では、外資系メーカーとの競争が激化しています。病院数の減少や医療費の削減などの影響も受けるため、時代の流れに合わせた改革が必要です。
医療のワークスタイル別の課題・問題点

医療業界においては、以下のようなワークスタイルに関する課題・問題点が山積しています。
- 医師・医療従事者不足|医療の需給バランスの不均衡
- 働き方改革対応|2024年4月までの対応が必須
医師・医療従事者不足|医療の需給バランスの不均衡
医療従事者の人材不足は深刻です。超高齢社会により患者は増え続ける一方で、医師や看護師など医療従事者が不足しており、需要と供給のバランスが崩れています。人手不足を補うために長時間労働を強いられる医療従事者も多く、その結果として休職者や離職者が増加するといった悪循環も大きな課題です。
また、2025年には日本の人口の約30%が65歳以上の高齢者となり、3人に1人が65歳以上、5人に1人が75歳以上という超高齢社会を迎えます。これは「2025年問題」として、多方面で懸念事項を抱えています。75歳以上の後期高齢者ではがんや認知症など慢性疾患のリスクも増大するため、医療・介護・社会保障は大きな影響を受けるでしょう。
なお、医療業界の人材不足を解消するために、現在、医学部の定員増加などの施策が実行されています。しかし、厚生労働省の「令和2年医師需給推計の結果 」によると、医師の労働時間を週55時間に制限した場合に需給バランスが均衡するのは2033年前後だと推計されています。労働環境が特に厳しい外科・産婦人科・救急科などは志望者が少ないため、厳しい状況が続くでしょう。
働き方改革対応|2024年4月までの対応が必須
「医師の2024年問題」も大きな課題です。政府は2019年に「働き方改革」を施行し、すでに一般企業では長時間労働が是正されるようになりました。しかし、医療業界は公益性や専門性が高く、労働時間を削減するだけでは医療体制に支障をきたすため、2024年4月からの施行と猶予が与えられています。
働き方改革では、労働時間の上限規制や時間外割増賃金率の引き上げなどを行わなければなりません。しかし、勤務環境の整備が不十分なことや、人手不足などで労働時間の削減が難しいことなど課題が山積しています。課題の解決には、医療システムやICTツールの導入などによる「医療のデジタル化」の推進が欠かせません。
新時代の医療に関する課題・問題点

医療技術は進化を続けており、新たな技術やシステムが次々に登場しています。以下に掲げた5つの観点から、新時代の医療に関する課題・問題点を見ていきましょう。
- AI・先端技術|AIのリスク管理や法整備が追いついていない
- 医療倫理|技術の発展に倫理観が追いついていない
- 各種ICT技術|業務効率化や医療の品質向上に必須
- 在宅医療|在宅医療のための環境が整っていない
- 高齢者医療|高齢者をケアするためのサポートが必須
AI・先端技術|AIのリスク管理や法整備が追いついていない
AIや医療データ分析など、最先端技術の発展が進んでいます。医療現場にAIを導入することで画像診断を的確かつ迅速に行えるようになり、医療従事者の負担が軽減できます。また、医療データ分析を活用することで、病気の早期発見や地域格差の是正なども期待されています。
一方で、AI診断に対するアノテーション負担やプライバシー侵害といった新たな懸念事項も生まれています。AIに関連するリスク管理は難しく、トラブル発生時に責任の所在が不明瞭なこと、AIに関する法整備が追いついていないことなど課題は尽きません。
医療倫理|技術の発展に倫理観が追いついていない
医療技術の発展や社会の変化に伴い、「医療倫理」に対する課題も増加しています。なかでも、患者情報の守秘義務やインフォームドコンセントなど、患者に直接的な影響を与えるものが注目されています。そのほか、下表に挙げた医療倫理も重要です。
| 生命倫理 | 脳死と臓器移植・終末期医療・遺伝子治療・出生前診断など |
|---|---|
| 医学研究の倫理 | クローン技術・遺伝子解析・遺伝子操作・ES細胞・iPS細胞など |
| 職業倫理 | 医師の職業人としての倫理・医療的な利益相反など |
日本医師会のホームページでは、医学・医療の進歩に合わせて医師の倫理も向上させるため、「医の倫理の基礎知識」を掲載し、更新を続けています。
■関連サイト
医の倫理の基礎知識|医の倫理|医の倫理|医師のみなさまへ|日本医師会
各種ICT技術|業務効率化や医療の品質向上に必須
ICT(情報通信技術)の普及は、ビジネス全般で進んでいます。医療業界でも、医療システムの導入などのICT技術利活用が推進されています。代表的な医療ICTは、電子カルテやオンライン診療システム、EHR(電子健康記録)による情報連携などです。
こうした医療ICTの活用で業務効率化を図ることができ、人手不足の解消や労働環境の改善などの効果も期待できるでしょう。働き方改革への対応や品質向上などに向けて、医療ICT技術の必要性はますます高まっています。
在宅医療|在宅医療のための環境が整っていない
人口減少による地方医療の衰退や高齢化により、医療格差が進むことが予想されています。特に高齢者は外来での通院が難しいため、通院せずに自宅で医療を受けられる「在宅医療」の重要性が高まっています。
しかし、在宅医療には医師による医療の提供以外に、看護師のケアや理学療法士によるリハビリなども欠かせません。また、医療システムの整備による情報共有や、地方自治体によるサポートなど包括的な対策が必要です。
高齢者医療|高齢者をケアするためのサポートが必須
急速な高齢化は医療制度への大きな負担となるため、「地域包括ケアシステム 」によるサポートへの期待が高まっています。地域包括ケアシステムは、重度の要介護状態になっても自宅で暮らせることを目指し、「介護」「医療」「住まい」「予防」「生活支援」を包括的に提供するためのものです。
地域包括ケアシステムの利活用により、医療現場の負担軽減が期待できます。さらに高齢者のQOLが向上するため、高齢者が「生きがい」を感じやすくなると考えられています。
医療制度に関する課題・問題点

超高齢社会の到来により、以下のような医療制度に関する課題・問題点も深刻さを増しています。
- 医療保険制度|高齢化と低経済成長による圧迫
- 医療費|医療費の高騰を抑える必要がある
- 診療報酬|持続可能な社会保障実現のための改革
医療保険制度|高齢化と低経済成長による圧迫
急激な高齢化と経済成長率の低迷は、医療保険制度に深刻な悪影響を与えており、厚生労働省もさまざまな対策を検討しています。医療保険制度を堅持するためには、制度間・世代間での給付格差の是正が欠かせません。
医療費|医療費の高騰を抑える必要がある
超高齢社会における医療費の増大を抑えるために、「ジェネリック医薬品(後発医薬品)」の普及も進められています。ジェネリック医薬品は薬価が低いため、先発医薬品に置き換えて利用することでジェネリック医薬品の使用割合を高めれば社会保障における医療費の削減につながるでしょう。
厚生労働省の発表「保険者別の後発医薬品の使用割合(令和4年9月診療分)を公表します|厚生労働省 」によると、2022年時点での国内のジェネリック医薬品のシェアは79.94%となっています。毎年高まり続けていますが、それでも90%近いアメリカやドイツと比べると低い水準です。
診療報酬|持続可能な社会保障実現のための改革
新型コロナウイルス感染症のパンデミックで、医療制度や診療報酬の問題点が浮き彫りになりました。厚生労働省の資料「令和4年度診療報酬改定の基本方針(概要) 」によると、「全世代型」で「持続可能」な社会保障を実現するために、診療報酬の改定が進められています。
「医療システム」導入で医療の課題に対応しよう

世界でも特に充実している日本の国民皆保険制度を堅持するためには、医療現場の改革が欠かせません。そのために役立つのが、ICT技術を活用した「医療システム」の導入です。医療システムを活用することで、医療のデジタル化による業務効率化や、患者へのより良い医療の提供が可能となります。
WorkVisionの病院業務の効率化システム『ARTERIA』(アルテリア) は、医療機関の業務デジタル化に最適なITシステムです。問診票や同意書など院内文書をペーパレス化(電子化) でき、診療予約のオンライン化 など豊富な機能を備えており、既存の業務フローを変えずに導入可能です。
デジタル化による業務効率化や省力化が進むと、厳しさを増す今後の医療業界に対応しやすくなるでしょう。経営や業務の改善の一環として、ぜひこの機会に導入をご検討ください。
■ARTERIAの特徴は以下のページでも詳しくご紹介しています。
ARTERIAが選ばれる理由

 PDF文書機能
PDF文書機能 問診機能
問診機能 WEB予約機能
WEB予約機能 アナムネ
アナムネ バイタル
バイタル







